「選択と集中」で急性期のトップランナーに
近森病院は昨年開院70周年を迎えた急性期病院。
今年1月に就任した近森正康院長に話を聞いた。
◎機能分化の"震源地"
高知県は人口が減少しており、急性期の患者さんの数は限られています。それにも関わらず県内には急性期の基幹病院が6病院もあります。また全国平均の2倍にあたる約1万5000床の病床と3倍の療養病床(約7000床)があり、療養病床の少なくとも半分以上に治療の必要がない患者さんが入院しているとも言われています。
そのような状況下で、入院患者の取り合い、病床稼働率低下が起こるのは必然だと言えるでしょう。今後はさらに機能分化が求められてくるでしょうね。
近森病院は高知県での機能分化の"震源地"だと言えます。もともと急性期病院の当院しかありませんでしたが、1989年、法人内に近森リハビリテーション病院を開院。急性期と回復期の機能分化を図りました。
1997年には「在宅総合ケアセンター近森」を設立。デイケアや訪問看護、訪問リハ、老健ショートステイなどを提供していました。まさに地域包括ケアを先取りしたモデル施設だと言えるでしょう。
そのほか2003年に高知県初の地域医療支援病院になりました。また同年、栄養サポートチーム(NST)を設け、病棟常駐型チーム医療をスタートさせました。
高知県のなかでも機能分化を早くから進めてきた歴史があり、県全体の医療を方向付けてきたという自信を持っています。
◎診療報酬改定
昨年4月に診療報酬が改定されました。これまでの診療報酬改定は施設基準に代表されるストラクチャー評価が中心でした。しかし今回の改定は7対1入院基本料での重症度、医療・看護必要度ABC25%ルールなどによるアウトカム評価を重視しています。またDPC医療機関別係数が低下、患者単価が減少しました。
私たちは、これらに対応するために在院日数の短縮と病床数増加によって患者数を増やすことが必要だと考えました。そこで5カ年計画で近森病院の全面的増改築工事を行い、急性期病床を114床増床。338床の一般急性期病院から452床の高度急性期病院へと生まれ変わることができました。
このご時世、なんで増床するのかと思われるかもしれません。しかし、私はこの増床は人口減少、重症患者減少時代に当院が救命救急医療の基幹病院として生き残るための先行投資だと考えています。
◎多数精鋭のチーム医療
従来の出来高払いであれば、医師、看護師中心の少数精鋭体制で良いでしょう。しかし、DPCによる包括払いでは「早く元気になって自宅へ帰ってもらう」という付加価値を売らなければなりません。付加価値を売るためには結果を出す必要があります。そのためには必要な業務すべてをこなさなければならないのです。
業務量とは「スタッフ数× 能力× 時間」で算出されます。しかし、スタッフ個々の能力にそれほど大きな差はないし、時間は有限です。結局、業務量を増やすためには、スタッフの増員しかないのです。
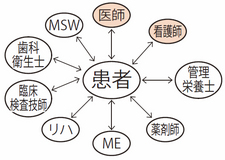
要するに専門性の高いスタッフの数が医療の質と労働生産性に直結すると言えます。今後は多職種による多数精鋭のチーム医療によって、多くのスタッフで売り上げを上げて、相対的に人件費率を下げることが求められてくるのではないでしょうか。
◎連携
当院では昔から「選択と集中」に力を入れてきました。外来は紹介、専門、救急に特化しています。これによって外来医療から入院医療、急性期入院医療へと絞り込むことができました。
また地域と連携して退院、転院を促進することで、外来・入院単価のアップと外来診療のシステム化に成功しました。
後方連携に関しては、グループ内の近森リハビリテーション病院、近森オルソリハビリテーション病院と連携しています。転院患者の半数弱を両院に、残りは他法人にお願いして、その内半数を県内25病院に受け入れてもらっています。
転院先に関しては、ひと昔前は、いわゆる「寝たきり病院」が多かったのですが、近年はリハビリと名の付く病院が増えてきました。やはり医療機能をもった病院が後方連携病院として生き残っていくのではないかという印象がありますね。
地域連携を支える当院の地域連携センターには、医師1人、看護師8人、MSW(メディカルソーシャルワーカー)16人、事務クラーク9人が所属しています。私はこれくらいの人数がいないとスムーズな連携は不可能だと考えています。
◎リハビリ
入院患者さんの半数はリハビリが必要な人たちです。当院には130人余のリハビリスタッフが在籍しており、365日休むことなくリハビリを提供しています。
400〜500床規模の病院として、この数は多いと感じるかもしれませんが、必要な患者さん全てにリハビリを提供するには、この程度は必要だと思います。
入院して病気は良くなったが足腰が弱り、歩けなくなった、では意味がありません。十分な数のスタッフをそろえ、質の高いリハビリを提供することで患者さんのADLを維持・向上させることができます。それがアウトカム評価の向上にもつながるのです。
当院では心臓手術当日、術後2時間で適応患者さんの8割が立ち上がります。その後、ST(言語聴覚士)による飲水テストで水分も摂取します。
翌日には馬てい型のウォーカーを使いスタッフステーション1周50㍍を10周。これを午前と午後の1日2回。計1km歩いている計算です。術後2時間で立って、翌日1km歩く。これを1週間続けることで退院しているのです。
チーム医療で多職種が関わることで、成果の向上が可能となっていると言えるでしょう。
◎中四国トップレベルの救急医療
当院の救急車の台数は毎年、右肩上がりに増加しています。受け入れ台数は年間7000台弱。これは中四国地域で3位です。このままの勢いだと、おそらく来年には中四国で2位になるでしょう。おかげさまでこの地域の救急車は当院に最初に来てくれるようになりました。
特筆すべきは救急車で搬送される重篤患者の数です。年間2000人弱で、これは救急受け入れ患者数で中四国トップの倉敷中央病院(岡山県倉敷市)に匹敵する数です。
◎チーム医療
毎朝、各病棟の看護師長が集まって病床会議をしています。患者さんの転棟に関しては看護師に権限を委譲しています。そうすることで医師のフットワークが軽くなり、医師本来のコア業務に集中できるというメリットがあります。
従来の医師中心のチーム医療はピラミッド型です。各職種が週に1度病棟へ出てきて医師のいわゆる「神の声」に従っていました。しかし現代は多職種による多数精鋭のチーム医療。それぞれが強みを発揮し、行動するチーム医療が求められています。 当院では各職種を病棟配属(常駐)にしています。医師を含めた多職種がそれぞれの視点で患者を診て、判断し、直接患者さんに介入するようにしています。病棟に常駐していることで患者さんの状態を常に把握できるというメリットもあるのです。
◎より精緻なマネジメントを
近森病院は常に「選択と集中」で変化してきました。338床の一般急性期病院から452床の高度急性期医療に耐えられる病院になったと思います。この先20〜30年を戦いぬけるハードはつくってもらいました。自分のこれからの役割は全職員が最高のパフォーマンスができるよう、今まで以上に精緻なマネジメントをしていくことだと思っています。