多様性広がる産婦人科医療
女性の社会進出や少子高齢化とともにニーズが変化し、多様化してきた産婦人科医療。従来の周産期、不妊内分泌、婦人科腫瘍の専門領域に加え、予防医学的観点をベースにした「女性ヘルスケア」の概念も登場した。
国が「1億総活躍社会」の旗を振り、女性のライフスタイルや疾病構造のさらなる変化が予想される中で、産婦人科医の役割はどこまで広がりを見せるのか。
晩婚、未婚で増える女性特有のがん
2016年の人口動態統計によると、日本女性の死亡原因の第1位が、がん。2017年のがんり患者数予測(女性)では、乳がんが最も多く8万9100人。大腸がん、胃がんと続き5番目に子宮がん(2万8100人)が入る。卵巣がんは1万400人だ。
子宮がんの内訳は、子宮体がんが1万6400人、子宮頸がんが1万1300人。子宮体がん、子宮頸がんともに増加している。
特に急増しているのが子宮体がん。食生活の欧米化、閉経後の肥満などさまざまな要因があるとされる。未産婦のリスクは経産婦より高いことがわかっており、女性が仕事を持つようになったことなどを背景とした生涯未婚率の高まりや1人の女性が出産する子どもの数の減少とも大きく関わっている。
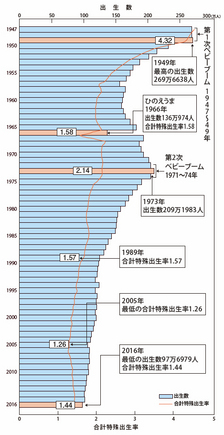
50歳まで1度も結婚したことがない人の割合を示す生涯未婚率は女性の場合10.6%(2010年)から14.06%(2015年)へとアップ。出生数は年々減少し、2016年には過去最低の97万人余で初めて100万人を切った。同年の合計特殊出生率は1.44。出産回数の減少は卵巣がんのリスクを高めることもわかっている。
妊娠・出産でもニーズ高まる高度医療
結婚年齢の高まりとともに、不妊に悩むカップルが増加。生殖補助医療を必要とする人も増えている。AYA世代のがん患者の妊孕(にんよう)性を温存することも、産婦人科医の重要な仕事だ。
妊娠がかなっても、母親の年齢が上がるにつれ流産率も高くなる。前置胎盤や妊娠高血圧症候群なども、加齢に伴い増加。「ハイリスク妊婦」として、高度医療が必要になるケースもある。
低出生体重児の割合は増えている。1980年に生まれた約160万人の子どものうち、低出生体重児の割合は5.2%。2013年は、出生数およそ103万人のうち1割ほどが低出生体重児に該当した。
1000g以上1500g未満の極低出生体重児は0.38% から0.77%へ、1000g未満の超低出生体重児は0.09%から0.3%へと増加している。
産婦人科医は「女性の総合医」になるか
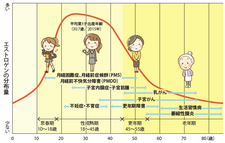
平均寿命の延伸とともに、高齢女性の骨粗しょう症や心血管疾患など、従来の産婦人科領域だけでは対応できない疾患が女性にも目立ってきた。
「未来の高齢女性のQOLを向上させるためには予防の観点が必須」として、日本産科婦人科学会は2010年、学会内に専門委員会である「女性ヘルスケア委員会」を設立。「若い時期の女性に関わることが多い産婦人科医の役割が大きい」という考えがベースにある。
新たな専門領域「女性ヘルスケア」は、周産期、生殖内分泌、婦人科腫瘍の三つの柱をつなぐ「女性の総合医」的な領域として、注目が集まっている。
限られた人材で求められる「効率性」
産婦人科医は、充足しているとは言えない。
2004年の「大野病院事件」と新医師臨床研修制度をきっかけに、日本産科婦人科学会の年度別入会者数は2004年度、101人にまで落ち込んだ。その後、右肩上がりに増え、500人に迫る年もあったが、今は400人前後で推移。目標には届いていない。
さらに、女性産婦人科医の割合が高まり、結婚や育児で臨床を離れる人が増加。日本産科婦人科学会の加藤聖子理事は、「産婦人科医の人数自体は減っていないが高齢化が進んでいる。分娩をする若い医師が減少していることが問題」と語る。
高度医療の必要性が高まり、対象となる疾患も広がっている産婦人科領域。限られた人材で今、何をすべきなのか。どんな手段が有効なのか。改めて考えてみたい。