糖尿病の進行抑制物質を発見/「新たな治療法の開発に光」
―教室の特徴を教えて下さい。
私たちは、主に糖尿病と内分泌疾患を対象にしています。糖尿病の患者数はとても多く、血糖値が高い状態が続くと、さまざまな合併症を起こします。
糖尿病の診断方法は確立されていて、高血糖の状態は数値として表れます。治療により、患者さんの血糖を改善し、良好に保ち続けることが合併症の予防に重要であり、最も難しいことでもあります。
糖尿病は生活に密着した疾患です。現在の治療薬では、患者さんが食生活や生活習慣を改善しない限り治療は成功しません。その理由として、血糖を下げる薬はありますが、糖尿病になりやすい体質を根本的に解決する治療が存在しないからです。従って、患者さんは糖尿病になりやすい体質と一生付き合っていくことになります。そのため、多くの場合、治療期間は、長いものとなります。治療の継続には、医師だけでなく、栄養士、看護師、薬剤師、検査技師等のスタッフの方々との協力が必要で、単純に薬だけを処方していれば良いというものではありません。多くのスタッフの方々の協力により治療が成功し、患者さんの状態を良好に保つことができます。このようなチーム医療は、糖尿病治療の特徴ともいえます。
糖尿病特有の合併症に網膜症、腎症、神経障害があります。これら合併症の有無を定期的に確認しなければなりません。また、脳卒中や心筋梗塞、足の壊疽(えそ)も発症すれば患者さんのQOLを大きく損なうことになるので、注意が必要です。更に最近では、骨粗しょう症、歯周病、悪性腫瘍も糖尿病との関係がいわれており、これらの疾患についても気を配る必要があります。
一方で、内分泌疾患は発見が難しい病気です。糖尿病の場合、健診などで血糖値が分かるので発見は比較的容易ですが、内分泌疾患はそうはいきません。原因となるホルモンを測定しない限り、発見できないのです。特徴的な身体徴候もありますが、程度がさまざまで、しかも徐々に変化が起きるため、わかりにくい場合も少なくありません。また希少な疾患も多いので、ある程度経験を積んだ医師でないと見過ごす可能性もあるかもしれません。
ただし、治療手段が比較的確立されているので、発見さえできれば治療が成功するケースが多く患者さんの状態を改善できるので、的確に診断することが極めて重要です。
―糖尿病治療の特徴は。
糖尿病は多くの場合、一刻を争うような診断・治療を必要とはしません。外来に来られた患者さんに対して、その人の生活背景、社会的背景を確認しながら、時間をかけてじっくり治療をしていきます。
糖尿病患者さんには、食事指導や生活指導をしています。ですが、こちらの指示や提案を受け入れてくれるとは限りません。
いきなり「食事や生活を変えなさい」と言っても、それまでの習慣の蓄積がありますので、急には難しいと思います。まずは、できる範囲のことから無理せず始めるように勧めています。
ひとくちに糖尿病といっても、それぞれの患者さんでは、糖尿病の病態だけでなく、年齢、性格、家族構成、社会的背景も異なるため、それぞれの方に細かい配慮が必要で、対応の仕方も一律ではありません。特に年齢が若い患者さんでは、血糖値が高いままだと、10~20年後に失明したり、腎臓が悪くなり人工透析が必要になってしまいます。そのようにならないために、積極的な血糖コントロールが必要となります。
高齢者では低血糖を回避することが重要ですので、血糖の目標値は若い方とは異なってきます。このように患者さんの状況を考慮に入れながら、その患者さんにとって最適の治療法を選択することが最も重要だと思います。
―慎重な診療が求められますね。
一回の診察では、患者さんの背景すべてを把握しきれません。最初は、お互いに距離がありますが、繰り返し、お会いしてお話をしていくうちに徐々に信頼関係が構築され、家族のこと、職場の話などプライベートなことを話してくれるようになります。デリケートな部分ですが、そのような部分にこそ治療のポイントが隠されていると思います。
「がんばってはいるけど、なかなか血糖値が下がらない」。時にはそのような患者さんを励ますこともあります。このように、患者さんとの精神的なかかわりが多いのも、糖尿病診療の特徴かもしれませんね。
―糖尿病の進行を抑制するタンパク質を発見したそうですね。
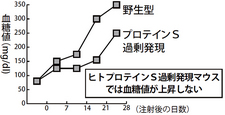
当大学の免疫学教室と協力して、プロテインSというタンパク質が糖尿病の進行抑制物質だということが分かりました。プロテインSは血液凝固を抑えるタンパク質ですが、最近、新しい作用があることがわかってきました。私たちは、プロテインSが過剰に発現しているマウスを1型糖尿病のマウスモデルとし、検討しました。するとプロテインSを過剰に発現しているマウスは野生型のマウスに比べ、膵β細胞の破壊(アポトーシス)が抑えられ、インスリンの分泌が保たれ、血糖値が上昇しにくいことが分かりました。また、プロテインSが糖尿病腎症に対しても抑制的に作用することが明らかになりました。
現在の糖尿病治療では分泌が低下したインスリンを補う治療が主流で、β細胞を守るための治療は、まだ確立されていません。今回の発見が糖尿病と糖尿病腎症の新たな治療法の開発につながることを期待しています。
―この分野に進んだきっかけは。
ホルモンは血中に微量に存在するものですが、人間の体に劇的な作用を示します。濃度が低い割に体への影響が大きいのです。私は「体に、ほんの微量しかないものが、なぜ体にこれほど大きな影響を及ぼすのだろう」ということに興味を持ち、この道に進みました。
3年ほど米国に留学する機会があり、糖代謝の研究に従事し実験の面白さと難しさを経験しました。帰国後は、臨床の仕事に戻りましたが、研究の経験を積んだうえで臨床を行うと、以前と比較して、病気に対して見方や考え方が幅広くなったような気がします。以降、この領域にますますのめり込むようになって深みから出られなくなりましたね(笑)。
この留学は人生のターニングポイントになりました。若いうちに一度、現在の環境から離れ、違う場所で経験を積むことで得るものは計り知れないと思います。
糖尿病・内分泌分野は、臨床も研究もたいへん奥が深く、面白いですね。臨床も研究も両方やりたい方には、ぜひおすすめできます。
研究で得た経験は必ず臨床にも生かされ、ますます仕事にやりがいを感じるようになり、深みから出られなくなると思います。
三重大学医学部附属病院
津市江戸橋2丁目174
TEL:059-232-1111(代表)
https://www.hosp.mie-u.ac.jp/